|
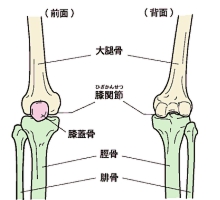
ノートと考察・・・各種情報のまとめと考察 膝痛・・・どこにどんな原因があるかの鑑別が重要 |
|
カイロプラクティックの考察) 解剖学 関節運動学 検査方法 |
|
スポーツによる膝痛 【オスグッド・シュラッター病(OSD)】・・・10歳~14歳に多発するこどものスポーツ障害 |
|
【鵞足炎(がそくえん)】・・・スポーツ選手に多い膝内側の痛み。 |
|
【下膝蓋腱炎(膝蓋靭帯炎)】・・・ジャンパーズニー |
|
【腸脛靭帯炎】 |
|
【膝蓋骨軟化症】・・・ランナーズニー |
|
【膝窩筋炎】・・・膝の裏側に痛み |
|
外側大腿筋間中隔の癒着・・・ひざ裏や外側に痛み |
|
その他の膝痛 |
|
【変形性膝関節症】・・・50歳以上の女性に多い膝痛 半月板サブラクゼーション |
|
【タナ症候群】・・・膝の皿の内側上方に痛み |
|
伏在神経絞扼症候群・・・膝の内側などが痛い |
|
半月板のインピンジメント |
|
膝蓋大腿部痛症候群 |
|
近位脛腓関節の障害 |
ノートと考察・・・各種情報のまとめと考察
○このコーナーは、考察や各種情報をノートとして不定期に書き加えているものです。
○私自身の記憶の整理用のノートですので、考えるヒント程度にお読みください。
○「~だ」のような断定的な表現もありますが、あくまでもここに書いているのは考え方の一例に過ぎません。
○より良い情報が見つかるたびに、訂正や追加を加えます。
○疑問点などのご指摘をくださる方があれば幸いです。
股関節痛
股関節の動き方の検査、関連する筋肉の検査などを行い、痛みの原因を探す必要があります。
1 関節周囲の筋肉や靱帯の痛み
例:捻挫、肉離れ、筋肉のトリガーポイント、股関節の可動域の異常
2 骨の表面の膜(骨膜)
例:骨折、骨の炎症
3 関節包が広がって痛みが出る
例:関節炎 関節に関節液がたまる(滑膜炎)
解剖学
股関節は、寛骨臼と大腿骨頭からなる関節部分が球形の関節であり、体重などがかかる荷重関節でもあります。
大腿骨頭は半球を超える球形で、寛骨臼は深く大腿骨頭を収納するように形作られています。股関節・・・大腿骨頭と寛骨臼からなる関節です。
検査(整形学検査)・・・パトリックテスト、アンビルテスト、トレンデンブルグテストなど
X線
・臼蓋が形成されているかどうか・・・臼蓋形成不全の有無
・大腿骨頭と臼蓋の間隙について・・・重なって見える場合は重症
・シェントン線などがスムーズなラインを描くかどうか・・・大腿骨頭の変形の有無、臼蓋形成不全について
・大腿骨頭の変形・・・骨端すべり症、大腿骨頭壊死などの有無
股関節痛の様々な原因
1:股関節の内部の異常
・股関節のインピンジメント(FAI)・・・カム型、ピンサー型
・関節唇の損傷
・遊離体による痛み
・輪状靭帯の損傷 など
2:股関節外部の問題
・腸腰筋腱炎
・小中殿筋腱炎
・腸脛靭帯炎
・大転子滑液包炎
・梨状筋症候群
・内転筋の肉離れ
・疲労骨折 剥離骨折(坐骨結節など)
・鼠径ヘルニア
3:その他
・恥骨結合炎、スポーツヘルニア ⇒鼠径部痛症候群
※MRIで恥骨高輝度所見が見られても、そこが痛みの原因でないケースもある。
各種症状について)
周辺の筋拘縮でどのような痛みが出るか
(中殿筋)
過度の歩行やランニング、長時間の立ち仕事などが原因。
痛い側を下にして寝ることが出来ない。
坐骨神経痛のような痛み、股関節の疼痛が出る。
(小殿筋)
小殿筋前部線維緊張では、大腿外側痛が生じ、小殿筋後部線維緊張では大腿後側痛が生じる。
(長内転筋)
乗馬などによる筋肉の酷使などが原因で発生。
鼠径部痛として感じられる。
脚が外に開きにくい。
変形性股関節症と間違えられることもある。
(恥骨筋)
体操や乗馬などによる筋肉の酷使が原因。あるいは、脚を組む習慣などによる長時間の筋肉の短縮。
鼠径部の深部の鈍痛を引き起こす。
変形性股関節症と間違えられることもある。
(腸腰筋)
過度のランニングやサッカー選手のキックなどが原因になりやすい。
立っているときにつらい。
横になったり、膝をたたんだ状態になったりすると痛みが緩和する。
鼠径部・太もも前面や腰の痛み。
股関節の前面(ソケイ部)の痛みや詰まり感
原因)
大腿骨頭の前方すべり現象
・股関節後方線維の硬縮・・・坐骨大腿靭帯、後方関節包、外旋六筋
・大腿直筋やハムストリングス(ニ関節筋)の問題
・大腿骨頭を制御するための、姿勢保持筋の弱化
アプローチ)
坐骨大腿靭帯・・・内旋で伸張
後方関節包・・・股関節圧迫位にて股関節を屈曲
外旋六筋の拘縮に対して・・・強化と柔軟性アップ
股関節に水がたまる
関節には関節包と呼ばれる袋状の構造があるが、その中には関節液が入っていて関節が滑らかに動くための働きをしている。
その関節液は関節包内にある滑膜組織で作られている。
股関節に何らかの炎症があった場合、この滑膜に刺激が加わり、関節液が正常な範囲の量を超えて大量に作りだされ、関節包内にたまる。
これが股関節に水がたまるという状態で、股関節が熱をもち、腫れてくることもある。
この症状は、股関節の炎症が治まれば自然に減少。
(アプローチ方法)
病院;水をその都度抜く、痛みどめ薬
手技療法;股関節に炎症が起こった原因を探し、可能ならば施術を加える
(注意)
化膿性股関節炎の場合、股関節の激痛みや発熱・腫れがある。
この場合、病院に行く必要がある。
グローインペイン(鼠径周辺部痛)、鼠径部痛症候群
・股関節のスポーツ障害の中では代表的なもので、サッカー選手に多く見られる。
・診断や治療が困難な症状と世界的に認識されている。
・疼痛抑制と安静で一時的に改善するものの、復帰すると直ぐに症状を再発してしまう。
・肉離れ、剥離骨折、疲労骨折、鼠径ヘルニアなどの器質的疾患がある場合とない場合とがある
⇒鼠径周辺部痛とは鼠径周辺部の痛みの総称
⇒器質的疾患がない機能的な痛みのケースは鼠径部痛症候群とも呼ばれる
⇒診断の付かない(器質的疾患のない)鼠径周辺の痛みは、5割程度あると言われている
(器質的疾患のないケースでよくある痛みの場所)・・・自発痛の場所を複数訴えることが多い。運動時痛が多い。
・鼠径部
・内転筋近位
・下腹部
・大腿直筋近位
・睾丸の後ろ
・坐骨
・恥骨結合
(機能的な問題の場合)
腰背部の拘縮、股関節周囲筋の拘縮、股関節外転筋力低下、胸郭~体幹~下肢の連動した動きの協調性不全、骨盤の回旋動作不全などにより、
股関節のスイングに無理な力がかかることによって、恥骨筋等の内転筋群や腸腰筋等が慢性的に炎症を起こしている。
⇒腰痛を伴う場合は、腰痛の治療をすることでこの痛みは消失することがある
⇒股関節周辺の拘縮に対しての施療が有効
⇒体幹~股関節周辺における筋力強化も必要
⇒上半身と下半身の連動性を強化する
(評価の仕方)
・肩甲胸郭関節~体幹~股関節の可動性・安定性・連動性を評価
・骨盤の安定性に重点を置き、インナーユニットと大殿筋と中殿筋の機能低下を重点的に評価
・インナーユニット・大殿筋・中殿筋の機能低下はMMTで評価
(インナーユニットのMMT)
・中殿筋の筋力が低下すると外転筋群による骨盤の支持が出来ないため、股関節内転筋により大腿骨頭を臼蓋に引きつけ、結果的に構造的に弱い内転筋が慢性的にスパズムを起こす。
・大殿筋の筋力が低下すると股関節の伸展位が保持出来ないため、相対的に骨盤が後傾~骨盤が後傾すると大腿骨頭に対する臼蓋の被覆面が減少し不安定になるため、一種の擬似臼蓋として腸腰筋が緊張し、慢性的にスパズムを起こす。
・インナーユニットと大殿筋と中殿筋の機能低下は、トレンデンブルク兆候とMMTで評価する。
・グローインペインを起こした選手の多くが、インナーユニットと大殿筋と中殿筋の機能低下、脊柱起立筋や大腿筋膜張筋や大腿四頭筋の過緊張を有しているケースが多い。
・下位交差性症候群(=インナーユニット、大殿筋、中殿筋が機能低下をおこし、脊柱起立筋、大腿筋膜張筋、大腿四頭筋が機能亢進を起こしているもの)⇒腰椎の障害を始め下肢の様々な障害に影響を及ぼす。
(施術方法)
・股関節の疼痛抑制・・・複合的に起こっている筋(外旋筋など)の拘縮などに対して
・股関節の可動性や安定性に対して・・・股関節内旋制限、股関節の外転筋の筋力など
・下位交差性症候群に対して
(エクササイズ)
・体幹のトレーニング
・股関節とその対側の肩甲帯の連動性
インピンジメント(FAI、関節唇損傷)
・鼠径周辺~大転子周辺の痛み(Cサイン)
・股関節の前側、腸腰筋部の痛み
・股関節屈曲時の内外側の痛み
・運動時痛ではなく日常生活での痛みを訴える
・10分ほど歩くと痛み
・座ってから立ち上がる時に痛み
・片脚で立つと痛み
・片側性。外傷後に起きやすい。
・若年層に多い
・肩甲帯・胸郭~腰椎・骨盤~体幹の機能低下⇒股関節の異常
(テスト)
・アンテリアインピンジメントテスト・・・股関節90°屈曲、内転、内旋での痛み、屈曲を深くしてつまり感
・トレンデンブルグ徴候
・ポジティブスタンディングサイン・・・遊脚側に痛み(鼠径部痛症候群)、支持脚側に痛み(恥骨下枝疲労骨折)
・関節唇圧迫で痛み
(アプローチ方法)
腸恥包炎(腸腰筋腱炎)
□運動時にソ径部(股の付け根の前面)の痛みと、場合によっては骨や腱がずれたような音を生じます。
滑液包の炎症が悪化するとソ径部に顕著な腫れなどがみられ、痛みは安静時にも強く感じます。
■当院では、関連する筋肉の調整と股関節の矯正を行います。
変形性股関節症
股関節の軟骨がすり減って、股関節周辺に痛みをきたす
(症状)
・疼痛(とうつう)
・可動域制限や関節の拘縮(こうしゅく)
・筋力低下や筋萎縮(いしゅく)
・脚長差
・跛行(はこう;足を引きずって歩く)
・その他の関節痛や脊椎疾患の発生
○股関節周辺から大腿部にかけて、あるいは膝まで痛みが広く出る場合もある。
その場合、坐骨神経痛や大腿神経痛と間違えやすいかもしれない。
初期・・・長く歩いた後などに、股間節や太ももなどに鈍痛が出る。いすから立ち上がったりする時に痛み(始動時痛)。
中期・・・休憩なしには歩けない。症状が進むと持続性となる。
後期・・・夜間や安静時にも痛み。レントゲンで関節裂隙が1~2ミリ以下になっている。
○股関節の動きが悪くなる。進行すると、関節の拘縮(関節が動かなくなる)が起こる。
・屈曲制限・・・足が曲げにくくなる→爪切りや靴下をはくことが難しくなる
・外転制限・・・股を外側に開きにくくなる
○筋力低下・・・太ももの前にある大腿四頭筋やお尻の外側にある中殿筋などに起こる。
筋萎縮・・・筋力の低下が続けば、筋肉がやせ細る。ふともも中央あたりを触って左右比べると、痛みのある側が細くなっている。
○脚長差・・・関節破壊が進行してくると、痛みのある側の脚が短くなる。脱臼位では、4cmぐらい短くなる。
こういった場合、痛みのない側の脚が相対的に長くなるので、膝を曲げて歩かなければならなくなり、こちら側に膝痛の発生することがある。
○跛行・・・痛い方の足をかばって歩こうとしたり、中殿筋などの筋力が衰えると痛い方の足をついたときに身体が傾くため、肩を揺らして足を引きずるような歩き方になる。
※トレンデレンブルグ徴候・・・歩行時の立脚期に体幹が支持脚方向に側屈する(遊脚側に骨盤が下がる)。
○膝痛や腰痛などの発生・・・症状の進行により、他の関節や腰椎などに負担がかかる。その結果、腰痛や膝痛が発生。
(X線)
正常側であれば、大腿骨頭は丸く球形で、関節裂隙(れつげき;臼蓋と大腿骨頭の隙間)が4~5mm空いている。
しかし、変形性の股関節症が進むと以下のような状態になってくる。
・臼蓋と大腿骨頭の関節裂隙の消失
・骨棘(こつきょく)・・・受け皿である臼蓋側の骨の端が変形して、外側へ張り出す。
・骨硬化・・・レントゲンで骨が白く見える。
・骨囊胞(のうほう、ボーンシスト)・・・骨の数か所に穴が空く。
・大腿骨頭の扁平化・・・大腿骨頭の変形による扁平化がおこる。
・廃用性骨萎縮・・・大腿骨の骨の太さが細くなる。カルシウムが喪失して、レントゲンで大腿骨が黒く見える。
(改善方法)
・インナーマッスルとアウターマッスルに対するアプローチ
・骨盤の矯正
・仙腸関節の矯正
・股関節の靭帯への施術
・関節包内の還流を促すパンプ
(自宅での対処方法)
病期を進ませることを避ける必要がある。
股関節に対する負担を減らすため、減量、杖の使用、また重い物を持っての長時間の歩行は避ける。
股関節の周囲の筋肉(おもに中殿筋)の強化のための運動、水泳(プール歩行)などを行う。
考察)
・股関節の軟骨は再生されないと言われてきたが、最近の研究では再生された例をちらほら聞く。
そのうちの一つに、股関節に微振動を長時間加えて、軟骨が再生したものがある。
これは、自宅エクササイズに取り入れることが可能。
・痛みのある側は、腸骨のPI変位が多い?
これは、屈曲位での骨頭被覆が大きいのと関係があるか。
つまり、AS変位側は比較的股関節が安定する。
大腿部の痛み
大腿部の痛み
・スポーツによる大腿部(太もも)の痛みが多い。この場合、関連する筋肉や股関節・骨盤の調整などで多くは解決する。
・神経の圧迫による神経痛もある。
大腿神経痛
□原因
・第2・3腰椎間のL3神経根および第3・4腰椎間のL4神経根の障害。椎間板ヘルニアや変形性脊椎症などが考えられる。
・大腿神経は、股関節の前部では大腰筋中を走行するが、この大腰筋の緊張で大腿神経痛様の障害が出るケース。
・妊婦のようにソ経部を圧迫している場合
□症状
・痛みやしびれの位置は、大腿前側や外側など
・股関節の屈曲、膝関節の伸展。大腿が挙がりにくくなることもある
■当院では
・外側大腿皮神経などの施術
・関連する筋肉や骨格の調整
【病院での検査が必要な場合】
□内科的原因で脚がしびれることがある。・・・糖尿病(両側性の痛み)、子宮筋腫(生理周期で痛みが増減する)
□「むずむず脚症候群」原因として考えられること・・・カフェインやアルコールの取り過ぎ、鉄分不足による貧血(ドーパミン障害)、葉酸不足、甲状腺の症状、腎不全、抗うつ薬など
.足に骨は、膝や腰にまで影響を及ぼします。
【足の痛み】
(当院での主な施療)
・足の骨のズレを矯正・・・腓骨、踵骨、距骨、舟状骨、立方骨など
・関連する筋肉・靭帯など軟部組織の施術・・・後脛骨筋、長短腓骨筋、前距腓靭帯、踵腓靭帯、後距腓靭帯、屈筋・伸筋支帯、ヒラメ筋、前脛骨筋、長母趾屈筋、長趾伸筋、足底腱膜など
・末梢神経の施術・・・脛骨神経、内外側足底神経
・電気機器を適宜使用
足の捻挫・・・足関節捻挫、リスフラン関節捻挫、ショパール関節捻
【足関節捻挫】・・・初期段階の施療の仕方で選手生命が左右される
(症状)
・足関節(足首)の捻挫の多くは、足首を内側に捻って生じます。
・足首の外側の靭帯(前距腓靱帯)が損傷します。
・外くるぶし(外果)の前や下に痛みが出て、腫れます。
・外くるぶしの前や下を押すと痛みます。
(原因)
スポーツや歩いていて段差を踏み外した時などに、足首に無理な外力がかかり靭帯や関節包を損傷する
(損傷の程度)
1度(軽度)・・・25パーセント以内の靭帯繊維の損傷や軽い伸張
2度(中度)・・・25~75%の靭帯繊維の断裂。足首が大きくはれ、歩行が困難。
3度捻(重度)・・・靭帯の完全断裂。足首が著しくはれ、痛みのため足を動かせない。
(施術)
・手技療法では、1度または2度の損傷を扱います。(3度は手術適応)
・ギプス固定が取れた後の回復を早める施術を行います。
→固定によって生じた組織のこわばり(萎縮)の取り除く必要があります。
・距骨や踵骨、腓骨、ショパール関節などは、捻挫の衝撃でズレを生じていることがありますので、それらを調整します。
・腱鞘などに癒着が生じますので、必要な施療を行います。
・捻挫の痛みがなかなか取れない方は、骨格のズレや軟部組織の癒着などが残っています。
(自宅で)
・急性期はアイシングと安静
・足首や足指のエクササイズ
・ストレッチ
・カフレイズ
(捻挫を繰り返さないために)
・足の捻挫は、ほとんど足関節の底屈位で受傷するので、足関節の背屈位(足関節の側方安定性の高い状態)で動作しやすいように調整。
・立方骨と第5中足骨間の不安定性のある場合・・・短腓骨筋・小趾外転筋のエクササイズ
・胸郭の動きが悪い~呼吸の浅い場合・・・胸郭に動きを付ける調整
(参考)
・ウェーバー骨折・・・脛腓靭帯まわりでの骨折。胸がむかむかすることがある。
・前脛腓靭帯の遠位線維束と距骨の前内方へのズレ・・・インピンジが生じ足首の背屈運動が制限されます。
【リスフラン関節捻挫、ショパール関節捻挫】
(症状)
・足を内反して、足の甲が痛む・・・リスフラン靭帯の損傷
・重症の場合は、外側靭帯の損傷もあり病院でギブス固定などが必要です。
(施術)
・関連する骨格や筋肉などに対する施術
・電気機器その他
【足底腱膜炎】・・・ランナーに多い
(症状)
・走る・歩くで、つま先に体重が移る時に足底(かかと付近など)に痛み
・痛みの出る場所・・・足底腱膜と踵骨の付着部、足底腱膜の中央内側、中足骨頭部
(原因)
①ランニングやジャンプの繰り返しで、足底腱膜に過度の伸長ストレスが加わって生じる
②足底腱膜の緊張の低下によって、踵骨付着部に荷重応力が集中している
■施術・・・足底腱膜にかかる牽引力の軽減と踵骨付着部にかかる荷重応力の分散を行う
・足の骨格矯正
・関連する筋・腱の調整
・電気施術
・その他・・・靴に入れるアーチサポートも有効です
(自宅で)
・足底腱膜のストレッチ・・・足底腱膜にかかる牽引力の減少を行う
・アキレス腱のストレッチ・・・アキレス腱が硬いと、踵骨が後上方にズレて、結果として足底腱膜はさらに引き伸ばされる
・足底腱膜の緊張低下の場合は、短趾屈筋のエクササイズ
(参考)
・足底腱膜の踵骨付着部は、線維軟骨性付着部・・・ここに強い牽引力がかかって損傷が生じる
・ウィンドラス機構・・・歩いて足を後ろに蹴りだすときには、足底腱膜が緊張し、前足部の剛性を高める
・足底腱膜炎に合併する踵骨棘は、最近では足底腱膜による牽引力が原因というより、むしろ荷重応力の分散のために生じると考えられている
【シンスプリント】・・・中高生のスポーツ障害で最も多い症状のひとつ
(症状)
①すね(脛骨)の内側で下3分の1から中央あたりに痛みが出る。
②すねの外側上方で痛みが出る。
□繰り返しのランニングやジャンプを過度に行った場合に発症しやすい障害です。
□16,7歳の女性に多い。
□重症化すると腫れが出てきます。もっと重症化すると疲労骨折を起こします。
■当院の施術例
・足の骨格矯正
・テーピング
・関連する筋肉の調整
・電気施術
【足根管症候群】
□足底にしびれや痛みが出ます。
■当院の施術例
・骨格矯正
・テーピング
・電気施術
【前足根管症候群】・・・女性や長時間正座をする人に多い
□マラソンランナー、ハイヒールを履く人、靴ひもをきつく結ぶ人もなりやすいです。
■当院の施術例
・足の骨格矯正
・電気施術
【(有痛性)外脛骨】・・・土踏まずの上の骨に痛み、偏平足の人はなりやすい
□足の内側の骨が痛みます。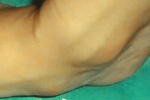 内踝(内くるぶし)の下方に、骨のふくらみが出来ています。
内踝(内くるぶし)の下方に、骨のふくらみが出来ています。
□バスケットや陸上をしている中学生や高校生の5人に1人ぐらいに、発症の可能性があります。
□外脛骨とは、足の内側にある過剰な骨(または種子骨)一つです。
15~20%ぐらいの人にあり、痛みなどがなければ問題ありません。
しかし、痛みが出てきた場合には、なんらかの対処が必要で、この場合 有痛性外脛骨と言います。
■施術
・舟状骨などの矯正・・・足のアーチの低下を改善させます
・ドーナッツ型パットを製作・・・運動の際に着用してもらいます。あまり痛みが出ないようになります。
【シーバー病(セーバー病、踵骨骨端症)】
Ⅹ線で見ると、子供の踵には骨端核と呼ばれる丸い小さな分裂した骨があります。
しかし、実際には骨端核の周りは軟骨成分があるのでレントゲンに写っていないだけです。
15~16歳になると踵の骨として癒合しますが、それまでにスポーツなどで繰り返し踵部分に引っ張る力が加わると骨がはがれてしまいます。
【改善方法】
関連する筋骨格の調整
【モートン病】
□足の中指、薬指の付け根の間のしびれや痛み。足の裏の、中指、薬指付け根付近に痛みがあり、指まで痛みやしびれが広がります。
□足底趾神経の絞扼障害です。
□つま先で立つと痛い
□原因:合わない靴の問題、足の構造で重要な横アーチの低下、側に体重のかかるような立ち方や歩き方
【中足骨骨頭部痛】
□関節や腱から発生するガングリオンと呼ばれる袋があります。
中には、ゼリーの様なものが詰まっていますが、神経を圧迫することがあります。
あるいは、ハイヒールを履いているとこの神経が引き伸ばされて中足骨の間の靱帯に押し付けられて障害を受けます。
□足の裏の神経は、内側足底神経と外側足底神経に分かれて足の裏に分布します。
足の人さし指と中指の間では、この神経は再度合わさって中足骨の間を通ります。
この神経は、足の人さし指と中指の間の狭い範囲の皮膚に分布するので奇妙なシビレを起こします。
【槌趾(ついし、ハンマートゥ)、鷲爪趾(クロウトゥ)】
(予防)
・足の指に負担のかかるヒールのある靴を出来るだけ履かない
・足の指が固定されず、他の部分は足にぴったりする靴を選ぶ
・子供の場合、親が気をつけて靴のサイズを変えてあげる。
(原因)
・靴の不適切
・足底方形筋の硬縮による長趾屈筋腱の過剰牽引による足趾の屈曲